孩子身高墊底怎麼辦?從生長激素缺乏到「原發性矮小」的完整醫學評估
💡 Key Takeaways 核心重點
- 精準的診斷標準: 若懷疑生長激素缺乏,需滿足特定生長落後條件(身高 < 3%、年增長 < 4cm),並透過住院進行「激發測試」才能確診並申請健保給付。
- 自費治療的適應症: 除了生長激素缺乏,包含「原發性/家族性身材矮小」及「出生小於妊娠週數 (SGA) 且未追趕上」的孩童,經專科評估後也可考慮自費生長激素治療以改善成人身高。
- 長期抗戰與生活配合: 生長激素治療動輒數年,是一項長期的時間與金錢投資。除了藥物介入(無論是日打或週打劑型),充足的睡眠與運動更是發揮最大療效的關鍵。
接續著上一篇文章,每隔四年世足賽大放異彩時,阿根廷傳奇球星梅西(Lionel Messi)的故事總會在我的門診被反覆提及。 新聞常報導,梅西小時候雖然極具天賦,卻因為「生長激素缺乏」顯得特別嬌小,甚至被當成小小孩,直到西班牙球團贊助了高昂的生長激素治療費用,才成就了一代足壇傳奇。
在身材矮小的族群中,確實有一部分的孩子跟梅西一樣,病因源自於「生長激素缺乏症」。
從梅西的傳奇,看見「生長激素缺乏症」
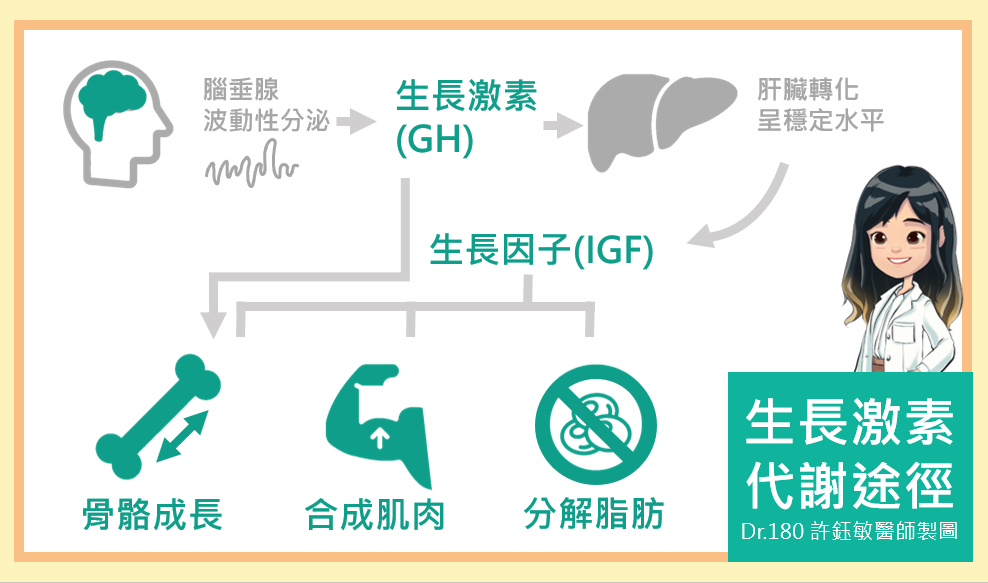
生長激素由我們腦部的腦下垂體分泌。當腦下垂體功能不全時,可能會影響初期的甲狀腺功能,導致矮小甚至智能障礙;或者單純因為生長激素分泌不足,導致身材矮小、骨齡遲緩。
更重要的是,因為生長激素同時也主導了身體肌肉組織的合成,這類孩子常常容易出現疲倦、肌肉無力、甚至形成易胖體質。
此外,面對腦下垂體功能異常,我們還要高度警覺腦部病變的可能性。臨床上偶爾會遇到生長激素嚴重不足的孩子,安排腦部核磁共振(MRI)後,才在腦下垂體發現腫瘤。這類孩子即使接受放射治療清除了腫瘤,由於分泌系統遭到破壞,依然必須面對生長激素缺乏的問題,需要長期補充。
針對這些欠缺生長激素的孩子,我們會給予外源性的生長激素針劑注射,幫助他們在發育過程中獲得必需的養分,讓骨骼、肌肉茁壯。
為什麼評估生長激素需要「住院測試」?
許多家長會問:「既然是內分泌問題,抽個血不就好了嗎?為什麼健保申請需要住院檢查?」
這與生長激素的分泌機制大有關係。人體的生長激素並不是恆定分泌的,而是呈現「波浪型」的脈衝式釋放。 通常在晚上十一點與凌晨四點會出現生理性高峰。如果這段時間孩子睡得好、白天有運動、睡前兩小時沒有進食,生長激素就會分泌得特別旺盛。
因為這種忽高忽低的特性,單純在門診隨機抽血檢驗生長激素,是沒有顯著臨床意義的。
激發測試:誘發身體自救,揪出真正的缺乏
如果要向健保申請給付,孩子必須先滿足兩個嚴格的門檻:
- 身高小於 3 個百分位(生長曲線墊底)
- 近一年的身高成長幅度小於 4 公分
滿足條件後,我們才能夠安排孩子住院進行 「生長激素激發測試」。 這需要透過藥物,讓身體短暫處於低血糖(甚至可能誘發不適)或接近休克的狀態。在這種危急情況下,身體為了「自救」理應會大量分泌生長激素。 如果我們在這樣極端的誘發條件下定時抽血,發現孩子的生長激素依然達不到最低標準,且「連續兩種不同藥物的測試都呈現陽性」,我們才能確診為生長激素缺乏症,並提出申請接受健保的專案審查。
這是一個相對有風險且不舒服的檢查。 所以在門診,我們通常會先追蹤三到六個月,謹慎評估。 如果不符合「一年長不到 4 公分」的基本條件,我們絕對不樂見孩子平白冒險,而是會透過其他門診抽血方式(例如檢驗生長激素在肝臟轉化後的下游產物:生長因子 IGF-1,它相對穩定很多),來評估體內的長期水平,並與家長討論自費施打的可能性。
檢查都正常卻還是好矮?談「家族性矮小」與「SGA」
臨床上還有另一大群孩子,他們從小貼著生長曲線最底層長大,永遠坐在班上第一排,但內分泌檢查正常、骨齡也沒問題,排除了所有疾病後,被歸類為「原發性或家族性的身材矮小」。
這種情況最讓家長焦慮。因為許多父母本身就受身材嬌小所苦,深知這會帶來生活不便、社交壓力甚至自我價值的質疑,他們極度不希望孩子步上自己的後塵。
突破基因魔咒的自費選擇
這樣的孩子狀況本身符合生長激素治療的適應症,但無法適用於健保給付(健保資源必須留給最嚴重的病理性缺乏),而我們希望孩子是健康、過得好,而不僅僅是不嚴重生病,也因此原發性的身材矮小,在經過專科醫師評估過後,會討論是否要自費施打生長激素的。 當然我們會建議父母跟孩子以更廣闊的想法去看待身高,去找尋更多長處,將焦點從單純的身高數字上移開,也會和父母討論後續的療程策略與計畫,因為目前確實是有許多文獻佐證,也獲得美國FDA的適應症,針對原發性身材矮小的孩子,施打生長激素讓生長因子維持在高段,會對孩子的生長發育有幫助,並增加最終的成人身高。
出生就特別小隻:SGA 孩童的黃金期
還有一部分的孩子,從媽媽肚子裡就長得慢,出生時體重與身長特別嬌小,這被稱為「小於妊娠週數(SGA)」。 一般來說,多數 SGA 孩子會在兩歲前追趕上同齡水平。但研究發現,約有 20% 的孩子超過兩歲依然無法追上。 針對這群孩子,在四歲之後可以考慮介入生長激素治療,這將對他們的最終身高有顯著的幫助(可達7-10公分),而這也是近三年各位專家在努力推廣的、過去較少關注到的一群孩子。
投資孩子的未來:生長激素治療是一場馬拉松
在我的門診,除非家長已經下定決心,否則我通常會給予充分的衛教與解釋,請家長回家深思。 生長激素治療是一項不菲的投資(一年動輒數十萬),且隨著孩子體重增加,藥費會持續上升。通常「頭一年」的效果會最顯著,我們會建議先執行一年的療程來評估成效,最長則可以施打四到六年,直到生長板完全關閉。 除了家長之間要有共識之外,孩子也要願意,畢竟打針對孩子來講是一種壓力,針也是施打在孩子身上的,我們固然為了他們好,但也要考慮孩子的心理負擔。
值得慶幸的是,目前的臨床實務上,除了傳統的「每日睡前一針」,也已經有更方便的「每週一針」長效劑型可供選擇,可以稍稍減輕了孩子與家長的心理負擔。 如果孩子同時合併性早熟,我們也會評估合併使用荷爾蒙抑制針劑,防止骨齡持續超前導致生長板提早關閉。
但請永遠記得,生長激素不是萬靈丹。
想要成為梅西,除了醫療的介入,好好吃飯、好好睡覺、規律運動,這些「三分靠打拼」的基石同樣不可或缺!
成長發育的機會只有一次,不怕評估,只怕錯過。 當您對孩子的身高有疑慮時,請務必尋求小兒遺傳內分泌專科醫師的協助,為孩子量身打造專屬的生長藍圖。
📚 參考文獻
- UpToDate: Diagnosis of growth hormone deficiency in children.
- Pediatric Endocrine Society (PES) Guidelines for Growth Hormone Therapy.
👨⚕️ 醫師小叮嚀
是否需要施打生長激素、該選擇何種劑型,以及療程的長短,都需要極度專業的內分泌與骨齡評估。切勿盲目尋求偏方,請將孩子的成長交給專科醫師把關。
👉 點此了解許鈺敏醫師的門診時間與掛號資訊